Vorsorgeuntersuchung
Die richtige Bezeichnung für die sogenannte Vorsorgeuntersuchung lautet "Krebsfrüherkennungsuntersuchung". Sie nahm ihren
Ursprung von der Entdeckung des Arztes G. Papanicolaou, der herausfand,
daß man an gefärbtem Zellmaterial vom Gebärmutterhals ("Krebsabstrich")
das Karzinom dieses Organs bereits in seinen Vorstadien erkennen kann. Das
Auftreten des Gebärmutterhalskrebses hat durch diese Entdeckung und
ihre Konsequenzen (Behandlung der Erkrankung bereits in den Vorstadien)
drastisch abgenommen.
Heute besteht die Möglichkeit, auch die
Krebserkrankungen des Gebärmutterkörpers, der Eierstöcke, des Darmes
und der Brust durch geeignete Methoden frühzeitig zu erkennen.
Ziel der Vorsorgeuntersuchung in der Frauenheilkunde ist die frühe Erkennung und damit bessere Heilungschance folgender Erkrankungen: Gebärmutterhalskrebs (Zervixkarzinom), Gebärmutterkörperkrebs (Endometriumkarzinom), Eierstockskrebs (Ovarialkarzinom), Scheidenkrebs (Vaginalkarzinom), Krebs der äußeren Geschlechtsteile (Vulvakarzinom), Brustkrebs (Mammakarzinom), Darmkrebs (Colon- und Rektumkarzinom), aber auch die Erkennung wesentlicher Kreislauferkrankungen, die in unserer zivilisierten Welt immer noch die Hauptursache verlorener Jahre sind.
Gebärmutterhalskrebs (Zervixkarzinom)
Der Gebärmutterhals ist der Teil der Gebärmutter, der von oben in die Scheide einragt. Er sondert während der fruchtbaren Tage klaren Schleim ab, läßt durch seinen Kanal Sperma in die Gebärmutter eindringen und verschließt die Gebärmutter bei einer Schwangerschaft bis zum Geburtsbeginn. An seiner in die Scheide einragenden Oberfläche trägt er eine Zelltapete (Epithel), das anfällig ist für Veränderungen, die bestimmte Viren ("Humane Papillomviren" oder "HPV") auslösen können. Man weiß heute, dass diese Viren zunächst bestimmte Krebsvorläufererkrankungen und dann (nur bei bestimmten Personen) den Krebs am Gebärmutterhals auslösen. Die Viren werden beim Geschlechtsverkehr übertragen, und zwar von Mann zu Frau, aber auch von Frau zu Mann! Neuerdings gibt es gegen bestimmte Typen dieser Virengruppe eine Impfung. Wenn die Zelltapete von diesen Viren befallen ist, können sich die Zellen verändern. Es sind die Zellen, die beim Vorsorgeabstrich vom Arzt nach sorgfältiger Betrachtung des Gebärmutterhalses (manchmal unter Einsatz einer vergrößernden Optik) mit einem Tupfer oder Bürstchen abgestrichen werden, dann "eingeschickt" werden und im Zytologielabor gefärbt und im Mikroskop beurteilt werden. Im unteren Bild sehen Sie links ein normales Zellbild: die Zellkerne (die dunklen Flecken in der Mitte der Zelle) sehen alle in etwa gleich aus. Rechts findet sich ein auffälliges Zellbild, typisch für eine Krebsvorstufe: die Kerne sind vergrößert und körnig und unterscheiden sich untereinander erheblich, die Zellen selbst sind kleiner und unregelmäßig geformt.

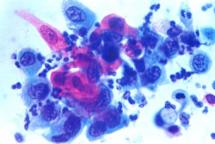
Leider sind die abgestrichenen Zellen nicht immer so einfach zu beurteilen wie auf den obigen Bildern. Fehlerquellen der Untersuchung liegen darin, dass der Frauenarzt die Zellen nicht sorgfältig genug abstreicht oder dass der Arzt im Labor sie nicht sorgfältig genug untersucht. Dann werden die Vorstufen übersehen und es kann vorkommen, dass eine Frau trotz regelmäßiger Arztbesuche einen Gebärmutterhalskrebs entwickelt. Die Kosten für den Zellabstrich übernehmen die Krankenkassen bei Frauen ab 20 bis 34 Jahren einmal im Jahr.
Seit Anfang 2020 wird bei Frauen ab vollendetem 35. Lebensjahr ein Zusatzabstrich entnommen, bei dem direkt auf das Vorhandensein von möglicherweise krankheitsauslösenden Viren untersucht wird: der HPV-Abstrich. Damit lassen sich die gefährlichsten und häufigsten krebsauslösenden Viren am Gebärmutterhals der untersuchten Frau finden. Ohne die Existenz dieser Viren ist das Risiko für eine zeitnahe Entstehung eines Gebärmutterhalskrebses sehr gering. Andererseits ist davon auszugehen, dass bei Aktivität von HPV auch andere Organe bedroht sind.
Das Risiko für das Entstehen von Karzinomen und anderen Organen kann man verringern durch sorgfältige Auswahl seiner Sexualpartner, den Gebrauch von Kondomen und die HPV-Impfung von Mädchen und Jungen ab dem Alter von 9 Jahren.
Gebärmutterkörperkrebs (Corpuskarzinom, Endometriumkarzinom)
Der Gebärmutterkörper ist der Teil der Gebärmutter über dem Gebärmutterhals. In ihm bildet sich die Schleimhaut, deren Abstoßung zur Monatsblutung führt, in ihm wächst das Kind heran. Krebserkrankungen des Gebärmutterkörpers gehen von der Schleimhaut aus und äußern sich meist irgendwann durch irreguläre Blutungen. Besonders Frauen mit Übergewicht und Diabetes nach Eintritt der Wechseljahre sind gefährdet. Früherkennung mit dem Abstrich ist nicht möglich, da der Abstrichtupfer nicht bis in den Gebärmutterkörper vorgeschoben werden kann. Die Ultraschalluntersuchung ermöglicht dagegen die Beurteilung der Gebärmutterschleimhaut und damit die frühe Entdeckung des Gebärmutterkörperkrebses.
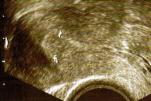
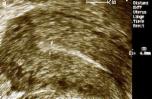
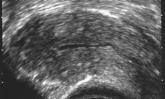
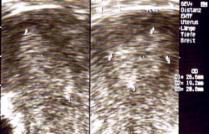
Die untere Bildreihe zeigt drei Normalbefunde: die Gebärmutterschleimhaut zeigt sich als breites Band (zwischen den Meßkreuzen auf dem Bild links), als schmales helles Band (Bild Mitte) oder als dunkler Strich (rechts, ältere Patientin mit sehr dünner Schleimhaut).
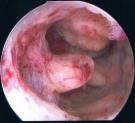
Man erkennt auch nicht bösartige, aber behandlungsbedürftige Veränderungen wie auf dem unteren Bild links: ein Polyp, der zu sehr starken Blutungen geführt hat und der mit einem kleinen Eingriff entfernt werden konnte. Rechts der 1 cm große Polyp durch die Optik stark vergrößert kurz vor seiner Entfernung. Die glatte Oberfläche spricht für Gutartigkeit.
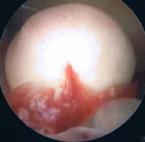
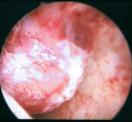
Schließlich ist die Ultraschalluntersuchung auch in der Lage, zur frühzeitigen Entdeckung von Krebserkrankungen beizutragen, wie auf dem unteren Beispiel: links wieder das Ultraschallbild (diesmal zwei Aufnahmen in unterschiedlichen Ebenen, die hellen Strukturen sind die verdächtigen Gewebsanteile), rechts die Veränderungen bei der anschließenden Gebärmutterspiegelung: polypöse Strukturen mit Übergang in einen Gebärmutterkörperkrebs.
Das Risiko für Gebärmutterkörperkrebs wird nicht erhöht durch (auch langjährige) Einnahme der "Pille" und auch nicht durch eine qualifizierte Hormontherapie nach den Wechseljahren. Allerdings muss vor Beginn einer solchen Therapie klar sein, dass ein Gebärmutterkörperkrebs nicht schon besteht. Übergewicht und Diabetes erhöhen das Risiko dagegen erheblich.
Häufiger
als Karzinome führen auch bei Frauen Erkrankungen des
Herz-Kreislauf-Systems zu schweren Einschränkungen der Lebensqualität
oder sogar zum vorzeitigen Tod. Wenn keine hausärztliche oder
internistische Betreuung erfolgt, kann der Frauenarzt die Aufgabe des
"Hausarztes der Frau" wahrnehmen. Die Früherkennungsuntersuchung kann
dann entsprechend erweitert werden (Blutdruckmessung,
Laboruntersuchungen, Veranlassung eines EKG oder weiterer erforderlicher Untersuchungen).
Erinnerungsdienst für regelmäßige Untersuchungen
Wenn Sie per E-Mail an Ihre Termine für Vorsorgeuntersuchungen erinnert werden wollen, nutzen Sie bitte diesen Service über folgenden Link:
http://www.frauenaerzte-im-netz.de/aerzte/arzt_3042_4.html
***